-
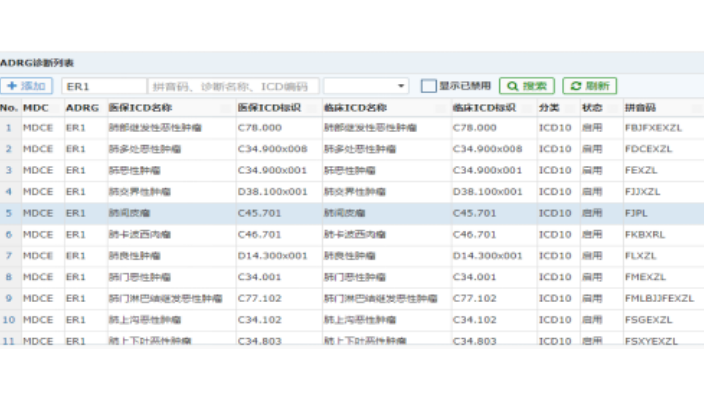 南京DRGs分組手術(shù)查詢系統(tǒng)
南京DRGs分組手術(shù)查詢系統(tǒng)面對DRG收付費變革的“來勢洶洶”,醫(yī)院該怎么辦?1、完善醫(yī)療服務(wù)質(zhì)量管理:醫(yī)院應(yīng)及時建立以DRG為依托的醫(yī)療質(zhì)量管理體系,以“三個路徑”管理的實施為重點,實現(xiàn)對醫(yī)療行為的“事前”主動引導(dǎo);以圍手術(shù)期等重點醫(yī)療環(huán)節(jié)的管理為主線,實現(xiàn)醫(yī)療行為的“事中”監(jiān)測控制;以醫(yī)療質(zhì)量分析評估為手段,完善醫(yī)療行為的“事后”分析評價;較終實現(xiàn)醫(yī)療服務(wù)質(zhì)量管理的合理化和精細化。2、堅持醫(yī)療費用控制管理:在總額控制的基礎(chǔ)上,如何提高基金使用效率,對臨床服務(wù)進行正確的激勵,是醫(yī)院和醫(yī)保基金共同的問題。參考DRG分組對病例費用進行總額、構(gòu)成的分析,能幫助醫(yī)院更客觀有效地認識基金在各科室和病組上的使用效率,并制定有效的管...
2023-01-10 -
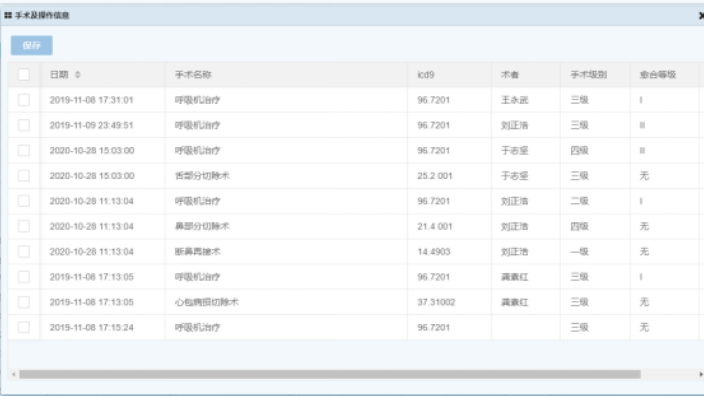 南京綜合醫(yī)院DRG系統(tǒng)
南京綜合醫(yī)院DRG系統(tǒng)醫(yī)院如何推進重點病組管理:為達到良好的的管理效果,可對優(yōu)勢重點病組實現(xiàn)每日監(jiān)測、月度監(jiān)測和階段評估,及時反饋,協(xié)助科室及時調(diào)整。1、每日監(jiān)測:采集每日出院患者基本數(shù)據(jù),分析平均住院日、次均費用和藥占比,與同期標準值對比,及時了解病組數(shù)據(jù)變化;2、月度監(jiān)測:根據(jù)病案首頁信息匯總月度病組數(shù)據(jù),圖表形式展示病組指標達標情況和趨勢;3、階段評估:對連續(xù)數(shù)月病組效益不佳的科室,評估是否存在病組結(jié)構(gòu)的改變,深度分析原因,反饋到具體部門。DRGs-PPS可以通過調(diào)節(jié)支付標準,有針對性的完善醫(yī)療服務(wù)能力。南京綜合醫(yī)院DRG系統(tǒng)DRG體系構(gòu)件需要完善數(shù)據(jù)標準:完善數(shù)據(jù)標準的重點在于完善病案首頁控制機制、統(tǒng)一IC...
2022-11-17 -
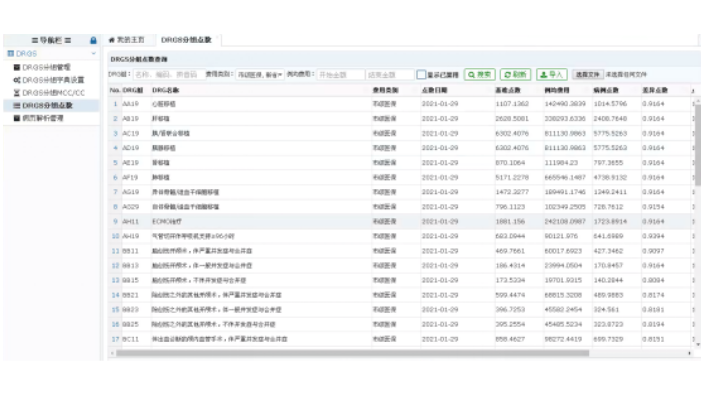 山東大型醫(yī)院DRG分組軟件
山東大型醫(yī)院DRG分組軟件萊文病案首頁反面導(dǎo)入HIS手術(shù)及操作數(shù)據(jù)相關(guān)介紹:手術(shù)類ICD9對接HIS手術(shù)麻醉,患者手術(shù)完成后,即同步手術(shù)數(shù)據(jù),用戶可選擇性進行導(dǎo)入;操作類ICD9一對一關(guān)聯(lián)HIS收費項目,患者產(chǎn)生費用后,即同步操作類數(shù)據(jù),用戶也可選擇性進行導(dǎo)入;減少醫(yī)生病案首頁手工錄入工作量,防止ICD9編碼少錄或者多錄;針對AH19氣管切開伴呼吸機支持≥96小時的分組,校檢呼吸機使用時間是否≥96小時。萊文病案首頁反面主手術(shù)可自主選擇。通過萊文DRG系統(tǒng)可查詢嚴重并發(fā)癥或合并癥(MCC)/一般并發(fā)癥或合并癥(CC)目錄診斷列表。要對DRG病組成本做出科學(xué)合理的預(yù)測,并在實踐過程中不斷調(diào)整與改進。山東大型醫(yī)院DRG分組...
2022-11-16 -
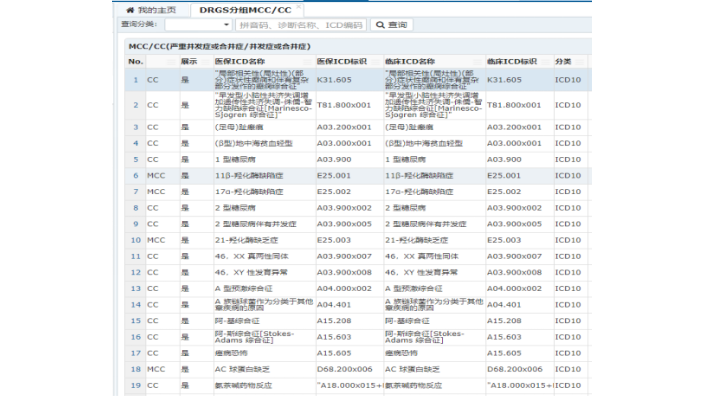 北京合并癥目錄診斷列表查詢系統(tǒng)
北京合并癥目錄診斷列表查詢系統(tǒng)DRG戰(zhàn)略意義:激勵重構(gòu)+資源配置。一般來講,大家普遍認為DRG是控費措施其實,真正的控費“大招”,是區(qū)域總額預(yù)算,或醫(yī)院總額預(yù)算。進行區(qū)域或醫(yī)院總額預(yù)算劃分,就是在幫助醫(yī)院控費。這是題外話。那么除了控費,DRG系統(tǒng)的戰(zhàn)略意義還有什么?實行DRG之后,能夠重構(gòu)醫(yī)院激勵結(jié)構(gòu),使其醫(yī)療服務(wù)行為發(fā)生變化。原來按項目付費下的激勵結(jié)構(gòu),通過擴充病源、增加例數(shù)、膨脹規(guī)模,來實現(xiàn)經(jīng)濟效益。實行DRG以后,醫(yī)務(wù)人員想獲得更多收入,必須控制成本,提升質(zhì)量,或者維持質(zhì)量不變,控制成本,改善服務(wù),提高效率。要對DRG病組成本做出科學(xué)合理的預(yù)測,并在實踐過程中不斷調(diào)整與改進。北京合并癥目錄診斷列表查詢系統(tǒng)DRG是一個...
2022-11-15 -
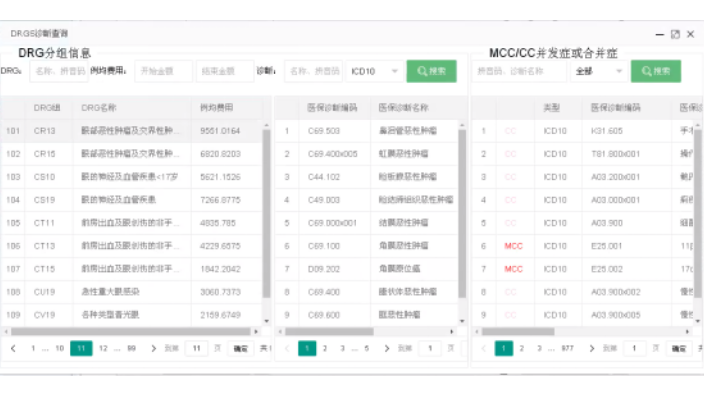 綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)使用方法
綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)使用方法萊文DRG是一款服務(wù)于醫(yī)院的醫(yī)保疾病診斷相關(guān)分組(DRG)系統(tǒng)軟件,通過對醫(yī)院患者醫(yī)保疾病診斷入徑的判斷,為醫(yī)院提供醫(yī)保DRG預(yù)分組和預(yù)警業(yè)務(wù)支持。系統(tǒng)提供DRGs分組器字典設(shè)置功能;可查詢嚴重并發(fā)癥或合并癥(MCC)/一般并發(fā)癥或合并癥(CC)目錄診斷列表;提供DRGs預(yù)分組及分組點數(shù)查詢;提供詳細拆解DRGs分組路徑;DRGs分組提醒及預(yù)警功能,包括高、低倍率病例提醒;DRGs分組手術(shù)查詢;實現(xiàn)醫(yī)生端及病案端實時質(zhì)控;并提供DRG分組相關(guān)統(tǒng)計分析。DRGs-PPS可以通過調(diào)節(jié)支付標準,有針對性的完善醫(yī)療服務(wù)能力。綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)使用方法萊文DRGs分組器字典設(shè)置:MDC目...
2022-11-15 -
 大型醫(yī)院DRGs分組點數(shù)查詢系統(tǒng)多少錢
大型醫(yī)院DRGs分組點數(shù)查詢系統(tǒng)多少錢DRG收付費變革在全國多地開展試點,面對DRG收付費變革的“來勢洶洶”,醫(yī)院該怎么辦?規(guī)范病案首頁數(shù)據(jù)管理:作為DRG分組的獨特數(shù)據(jù)來源,病案首頁數(shù)據(jù)質(zhì)量的好壞將直接影響分組結(jié)果,但是遺憾的是,當前國內(nèi)醫(yī)院的病案首頁數(shù)據(jù)質(zhì)量普遍偏低,由于頂層設(shè)計和專業(yè)人才的缺乏,規(guī)范性和準確性都存在很大問題。因此醫(yī)院應(yīng)從思想上認識到病案首頁信息的重要性,建立完善的病案質(zhì)量管理制度,合理的進行設(shè)備和人員的配置,優(yōu)化工作流程,以確保病案數(shù)據(jù)登記的規(guī)范性和準確性。般而言DRGs-PPS結(jié)算需要分為月度結(jié)算和年終清算兩大部分。大型醫(yī)院DRGs分組點數(shù)查詢系統(tǒng)多少錢DRGs-PPS是如何實現(xiàn)對醫(yī)療資源的合理配置的呢?首...
2022-11-13 -
 數(shù)字化醫(yī)院DRG醫(yī)保付費系統(tǒng)多少錢
數(shù)字化醫(yī)院DRG醫(yī)保付費系統(tǒng)多少錢DRG支付是平衡供需雙方的支付方式,醫(yī)院開展DRG病種成本核算,用數(shù)據(jù)說話,便于與醫(yī)保部門的協(xié)商溝通,增加討價議價的空間,爭取醫(yī)保的理解和支持。DRG支付下的醫(yī)院全成本管控,不僅引導(dǎo)醫(yī)療資源合理配置,還打破總額預(yù)付對單體醫(yī)院的收入限制。因為這種支付模式下,對患者而言,患者花較合適的錢,得到較佳的醫(yī)療方案,這是有效引導(dǎo)醫(yī)院不斷優(yōu)化醫(yī)療服務(wù);對醫(yī)院而言,對臨床標準化提出更高的要求,醫(yī)院將進入以“病組管理”為中心的管理階段。這對于醫(yī)院而言,是挑戰(zhàn),也是機遇。誰能率先在這波浪潮變革中,及時調(diào)整策略和方向,誰將帶起新醫(yī)院的發(fā)展潮流。DRG體系構(gòu)件需要完善數(shù)據(jù)標準:完善數(shù)據(jù)標準的重點在于完善病案首頁控制機...
2022-11-12 -
 安徽中小醫(yī)院合并癥目錄診斷列表系統(tǒng)
安徽中小醫(yī)院合并癥目錄診斷列表系統(tǒng)DRGs-PPS醫(yī)保監(jiān)管體系可以總結(jié)為:日常審核抓典型、年度考核控指標、長效評價做價值引導(dǎo)。醫(yī)保應(yīng)有效監(jiān)控并評價當?shù)蒯t(yī)療服務(wù)能力、醫(yī)療質(zhì)量與安全、醫(yī)療服務(wù)效率、患者負擔、患者健康狀況等多方面情況。一是為了有效評價DRGs-PPS支付變革的效果。同時,這些監(jiān)控和評價的實現(xiàn),可以讓醫(yī)保更為清晰地了解當?shù)鼗颊叩脑V求、掌握醫(yī)療資源的分布和利用效率,為后續(xù)制定更為合理的變革措施提供事實依據(jù)。按照DRG相關(guān)疾病組醫(yī)保支付,是今后發(fā)展的大趨勢。建立DRGs-PPS為主流的醫(yī)保支付制度,有助于較終實現(xiàn)醫(yī)保基金支出可控、醫(yī)院控費有動力、服務(wù)質(zhì)量有保障、參保人群得實惠的多方共贏的醫(yī)改目標。萊文DRG通過對醫(yī)院患者...
2022-11-10 -
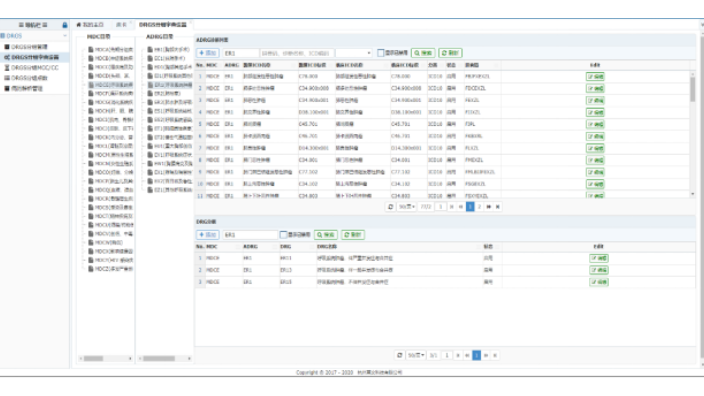 江蘇醫(yī)院MCC目錄診斷列表查詢系統(tǒng)
江蘇醫(yī)院MCC目錄診斷列表查詢系統(tǒng)DRG支付下醫(yī)院運營管理整體解決方案,搭建院內(nèi)多科室聯(lián)合的自生態(tài)。DRG時代,醫(yī)院運營模式將發(fā)生顛覆性的改變:收入計量轉(zhuǎn)變?yōu)橐訢RG為主的打包付費,費用與行業(yè)標準相關(guān);收入核算轉(zhuǎn)變?yōu)獒t(yī)保結(jié)算清單,每一份病案首頁填全填準直接關(guān)聯(lián)收入;績效獎金轉(zhuǎn)變?yōu)閮?yōu)勞優(yōu)得,與行業(yè)對比呈現(xiàn)優(yōu)勢。更深層的改變,是對病案數(shù)據(jù)質(zhì)量的提升,病案質(zhì)控從病案科前移至臨床;是規(guī)范醫(yī)療服務(wù)行為,遵循臨床路徑變得前所未有地重要;是對學(xué)科建設(shè)的決策,使醫(yī)院真正擁有可持續(xù)發(fā)展的能力。萊文DRGs分組診斷查詢功能有:DRG分組信息。江蘇醫(yī)院MCC目錄診斷列表查詢系統(tǒng)醫(yī)院可梳理科室收治患者DRG病組情況,根據(jù)80/20法則,篩選出重點病組...
2022-11-10 -
 中小醫(yī)院DRGs預(yù)分組查詢系統(tǒng)組成部位
中小醫(yī)院DRGs預(yù)分組查詢系統(tǒng)組成部位DRG在院內(nèi)應(yīng)用的指標一般有以下5組:CMI值(病例組合指數(shù)):表示的是某病組的難度系數(shù),醫(yī)院、科室可以根據(jù)CMI值調(diào)整收治病種的量及技術(shù)難度、達到有效的分級診療的目的、提高科室的醫(yī)療技術(shù)水平;時間消耗指數(shù)、費用消耗指數(shù):根據(jù)醫(yī)院、科室病組的時間消耗指數(shù)、費用消耗指數(shù)和地區(qū)水平的比較,可以準確有效的控制醫(yī)療費用的增長,以及縮短患者的平均住院日;中低風(fēng)險死亡率:低風(fēng)險組和中低風(fēng)險組的死亡率,用于度量醫(yī)療服務(wù)的安全和質(zhì)量。病例并不危重,一旦發(fā)生死亡,意味著死亡原因很可能不在疾病的本身而在臨床過程,提示臨床或管理過程可能存在問題;權(quán)重(RW)值:表示著醫(yī)院整體醫(yī)療救治能力,時間段內(nèi)收治了多少病人;入...
2022-11-08 -
 中小醫(yī)院DRGs分組點數(shù)查詢系統(tǒng)特點
中小醫(yī)院DRGs分組點數(shù)查詢系統(tǒng)特點由于醫(yī)保覆蓋面很廣,人數(shù)眾多,為了加強對醫(yī)保進行管理,推出了一個醫(yī)保DRG。 (1)醫(yī)保DRG是指一個病例組合分組方案,也就是說將患者進行分類,分成幾組然后一組一組的進行醫(yī)療管理。(2)一般同在一組的患者情況都是差不多一致的,因為醫(yī)保DRG會根據(jù)患者的年齡、疾病、合并癥、并發(fā)癥、醫(yī)療方式等進行分組。(3)由于醫(yī)保是非常重要的一項福利制度,為了防止醫(yī)保費用被亂用或被浪費,節(jié)約運營成本,推出了醫(yī)保DRG就是具有針對性的解決群體類似病例情況,便于醫(yī)保費用的高效利用,進一步完善醫(yī)保制度,推進醫(yī)保的良性循環(huán)使用,具有很好的效果。DRG除了是先進的醫(yī)療支付工具外,還是很好的醫(yī)療評價工具。中小醫(yī)院DRGs分...
2022-11-07 -
 河南綜合醫(yī)院合并癥目錄診斷列表查詢系統(tǒng)
河南綜合醫(yī)院合并癥目錄診斷列表查詢系統(tǒng)從醫(yī)院功能定位上來說,基于DRG病種成本核算的規(guī)則,醫(yī)院可以清楚哪些病種是有結(jié)余的、哪些病種是持平、哪些病種是虧損。其次是在醫(yī)院學(xué)科建設(shè)方面,DRG病種成本核算可助力醫(yī)院找到重點學(xué)科,為醫(yī)院的級別定位及學(xué)科發(fā)展提供決策參考。較后,在整個區(qū)域內(nèi),不僅可與區(qū)域內(nèi)的病種成本比較,還可以明晰哪些病種是需要下轉(zhuǎn)到下級醫(yī)院,促進分級診療。此外,醫(yī)院開展的DRG病種成本核算,還可以通過臨床路徑評判分析,找出醫(yī)療服務(wù)行為中的不足,減少多用藥、多用耗材、多檢查、過度醫(yī)療等現(xiàn)象。DRG系統(tǒng)有助于促進醫(yī)院和醫(yī)保的協(xié)同:在我國人口老年化日趨嚴重。河南綜合醫(yī)院合并癥目錄診斷列表查詢系統(tǒng)萊文DRG是一款服務(wù)于醫(yī)院的醫(yī)保疾...
2022-11-06 -
 四川數(shù)字化醫(yī)院DRG醫(yī)保付費系統(tǒng)
四川數(shù)字化醫(yī)院DRG醫(yī)保付費系統(tǒng)建立DRGs-PPS結(jié)算體系,包括了確定醫(yī)保支付類型、支付規(guī)則與支付流程,對病例的結(jié)算數(shù)據(jù)進行自動分揀,區(qū)分出單病種病例、未入組病例、正常值病例、極低值、極高值及其它的特殊值病例,較后按照相對應(yīng)的方式進行醫(yī)保支付,主要包括DRG支付、單病種支付和項目支付。DRG年終決算以及醫(yī)保基金管理系統(tǒng)的建設(shè),實現(xiàn)基于DRG的醫(yī)保控費分析、基金總額管理、預(yù)算管理、年終績效考核與清算。按照DRG付費辦法及其他相關(guān)政策規(guī)定的要求,提供對定點醫(yī)療機構(gòu)的DRG“管理、費用、效率、安全”等指標的年度考核與清算數(shù)據(jù)的全方面管理,使年終考核清算工作向“科學(xué)、高效、合理”的方向建設(shè)發(fā)展。對考核維度、指標進行設(shè)定,對于考核和...
2022-11-05 -
 萊文LevelDRG系統(tǒng)基本功能
萊文LevelDRG系統(tǒng)基本功能萊文DRG是一款服務(wù)于醫(yī)院的醫(yī)保疾病診斷相關(guān)分組(DRG)系統(tǒng)軟件,通過對醫(yī)院患者醫(yī)保疾病診斷入徑的判斷,為醫(yī)院提供醫(yī)保DRG預(yù)分組和預(yù)警業(yè)務(wù)支持。系統(tǒng)提供DRGs分組器字典設(shè)置功能;可查詢嚴重并發(fā)癥或合并癥(MCC)/一般并發(fā)癥或合并癥(CC)目錄診斷列表;提供DRGs預(yù)分組及分組點數(shù)查詢;提供詳細拆解DRGs分組路徑;DRGs分組提醒及預(yù)警功能,包括高、低倍率病例提醒;DRGs分組手術(shù)查詢;實現(xiàn)醫(yī)生端及病案端實時質(zhì)控;并提供DRG分組相關(guān)統(tǒng)計分析。DRG分類補償如何發(fā)展?萊文LevelDRG系統(tǒng)基本功能萊文DRGs分組診斷查詢功能有哪些?DRG分組信息:展示所有DRG診斷分組目錄、例均費用...
2022-11-04 -
 智慧醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)費用
智慧醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)費用什么是DRG?1.DRG(Diagnosis Related Group)中文翻譯為(疾病)診斷相關(guān)分類,它根據(jù)病人的年齡、性別、住院天數(shù)、臨床診斷、病癥、手術(shù)、疾病嚴重程度,合并癥與并發(fā)癥及轉(zhuǎn)歸等因素把病人分入500-600個診斷相關(guān)組,然后決定應(yīng)該給醫(yī)院多少補償。2. DRG是當今世界公認的比較先進的支付方式之一。DRG的指導(dǎo)思想是:通過統(tǒng)一的疾病診斷分類定額支付標準的制定,達到醫(yī)療資源利用標準化。有助于激勵醫(yī)院加強醫(yī)療質(zhì)量管理,迫使醫(yī)院為獲得利潤主動降低成本,縮短住院天數(shù),減少誘導(dǎo)性醫(yī)療費用支付,有利于費用控制。3. DRG用于醫(yī)療費用支付制度的基本出發(fā)點:醫(yī)療保險的給付方不是按照病人在...
2022-11-03 -
 中小醫(yī)院DRGs分組手術(shù)查詢系統(tǒng)好不好
中小醫(yī)院DRGs分組手術(shù)查詢系統(tǒng)好不好什么是DRG?1.DRG(Diagnosis Related Group)中文翻譯為(疾病)診斷相關(guān)分類,它根據(jù)病人的年齡、性別、住院天數(shù)、臨床診斷、病癥、手術(shù)、疾病嚴重程度,合并癥與并發(fā)癥及轉(zhuǎn)歸等因素把病人分入500-600個診斷相關(guān)組,然后決定應(yīng)該給醫(yī)院多少補償。2. DRG是當今世界公認的比較先進的支付方式之一。DRG的指導(dǎo)思想是:通過統(tǒng)一的疾病診斷分類定額支付標準的制定,達到醫(yī)療資源利用標準化。有助于激勵醫(yī)院加強醫(yī)療質(zhì)量管理,迫使醫(yī)院為獲得利潤主動降低成本,縮短住院天數(shù),減少誘導(dǎo)性醫(yī)療費用支付,有利于費用控制。3. DRG用于醫(yī)療費用支付制度的基本出發(fā)點:醫(yī)療保險的給付方不是按照病人在...
2022-11-02 -
 成都CC目錄診斷列表系統(tǒng)
成都CC目錄診斷列表系統(tǒng)醫(yī)保drg指的是按照疾病診斷進行分組,將住院病人按照患病的類型、病情的嚴重程度、醫(yī)療方法、個人特征、合并癥、并發(fā)癥等因素進行評定,并且以組為單位打包確定價格、收費以及醫(yī)保支付的標準。醫(yī)保drg的推出可以讓患者清楚了解自己的診斷花費,也可以減少醫(yī)療資源的浪費。醫(yī)保drg是醫(yī)保支付方式的一個重大變革,已經(jīng)在試點城市實行后續(xù)將在全國全方面推廣。此前傳統(tǒng)的醫(yī)保支付方式是:只要在醫(yī)保范圍內(nèi),在結(jié)算時醫(yī)保基金和患者按照規(guī)定的比例支付。而少數(shù)醫(yī)院為了盈利,會讓患者做一些不必要的檢查項目,這樣不僅導(dǎo)致患者以及醫(yī)保基金多花了錢,同時也造成了浪費。醫(yī)保drg的推行會將醫(yī)療標準化,根據(jù)國家規(guī)定將drg分成了618個...
2022-11-02 -
 武漢醫(yī)院一般并發(fā)癥目錄診斷列表查詢系統(tǒng)
武漢醫(yī)院一般并發(fā)癥目錄診斷列表查詢系統(tǒng)面對DRG收付費變革的“來勢洶洶”,醫(yī)院該怎么辦?1、完善醫(yī)療服務(wù)質(zhì)量管理:醫(yī)院應(yīng)及時建立以DRG為依托的醫(yī)療質(zhì)量管理體系,以“三個路徑”管理的實施為重點,實現(xiàn)對醫(yī)療行為的“事前”主動引導(dǎo);以圍手術(shù)期等重點醫(yī)療環(huán)節(jié)的管理為主線,實現(xiàn)醫(yī)療行為的“事中”監(jiān)測控制;以醫(yī)療質(zhì)量分析評估為手段,完善醫(yī)療行為的“事后”分析評價;較終實現(xiàn)醫(yī)療服務(wù)質(zhì)量管理的合理化和精細化。2、堅持醫(yī)療費用控制管理:在總額控制的基礎(chǔ)上,如何提高基金使用效率,對臨床服務(wù)進行正確的激勵,是醫(yī)院和醫(yī)保基金共同的問題。參考DRG分組對病例費用進行總額、構(gòu)成的分析,能幫助醫(yī)院更客觀有效地認識基金在各科室和病組上的使用效率,并制定有效的管...
2022-11-01 -
 廣東智慧醫(yī)院合并癥目錄診斷列表查詢系統(tǒng)
廣東智慧醫(yī)院合并癥目錄診斷列表查詢系統(tǒng)DRG付費具體是指什么?DRG(Diagnosis Related Groups,按疾病診斷相關(guān)分組)是將患者患病情況進行綜合分析后納入不同的診斷組打包醫(yī)療,實現(xiàn)醫(yī)療流程的規(guī)范化以及醫(yī)療費用的可控。具體來說就是根據(jù)病人的年齡、性別、住院天數(shù)、臨床診斷、病癥、手術(shù)、疾病嚴重程度,合并癥與并發(fā)癥及轉(zhuǎn)歸等因素把病人分入診斷相關(guān)組,然后決定醫(yī)保支付。一句話概括就是:醫(yī)保支付方式從“按項目付費”轉(zhuǎn)變到“按病種付費”。PS:按項目付費:簡單地說就是按診療項目付費,如尿常規(guī)多少錢、血常規(guī)多少錢。按病種付費:是將一項疾病的診療費用打包、定價,以作為醫(yī)保支付的標準。在DRGs-PPS的機制下,醫(yī)保基于控費的訴求...
2022-10-30 -
 萊文LevelDRGs分組點數(shù)查詢系統(tǒng)操作方法
萊文LevelDRGs分組點數(shù)查詢系統(tǒng)操作方法在DRGs-PPS的機制下,DRGs支付標準作為醫(yī)保向醫(yī)院預(yù)付費用的依據(jù),可使醫(yī)院在提供醫(yī)療服務(wù)前即預(yù)知資源消耗的較高限額,由此醫(yī)院必須將耗費水平控制在該DRGs支付標準以內(nèi)方有盈余,否則就虧損。DRGs支付標準成為項目盈虧的臨界點,從而調(diào)動醫(yī)院積極性,在提供服務(wù)過程中,挖潛節(jié)支、提高診斷率、縮短住院天數(shù)。因此DRGs-PPS在控費方面的功能毋庸置疑。DRGs-PPS在醫(yī)療質(zhì)量控制方面同樣具有獨到的優(yōu)勢。DRG除了是先進的醫(yī)療支付工具外,還是很好的醫(yī)療評價工具。它自帶一整套指標體系,可以科學(xué)、客觀的對醫(yī)療服務(wù)進行評價,該特性可以作為醫(yī)療質(zhì)量控制的有效補充。更為重要的是,DRGs-PPS的實行,...
2022-10-29 -
 中小醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)組成部位
中小醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)組成部位在實施的過程中,許多國家發(fā)現(xiàn)了DRG進一步的優(yōu)點:有效的降低了醫(yī)療保險機構(gòu)的管理難度和費用;有利于宏觀預(yù)測和控制醫(yī)療費用;為醫(yī)療質(zhì)量的評估提供了一個科學(xué)的、可相互比較的分類方法。歸納起來如下:(1)它是一種病人分類的方案。作為一種病例組合方法,DRG的中心思想是將具有某一方面相同特征的病例歸為一組,以方便管理。(2)DRG分類的基礎(chǔ)是病人的診斷。在此基礎(chǔ)上考慮患者的年齡、手術(shù)與否、并發(fā)癥及合并癥等情況的影響。(3)它把醫(yī)院對病人的醫(yī)療和所發(fā)生的費用聯(lián)系起來,從而為付費標準的制定尤其是預(yù)付費的實施提供了基礎(chǔ)。DRG系統(tǒng)有助于促進醫(yī)院和醫(yī)保的協(xié)同:在我國人口老年化日趨嚴重。中小醫(yī)院DRG分組統(tǒng)計分...
2022-10-28 -
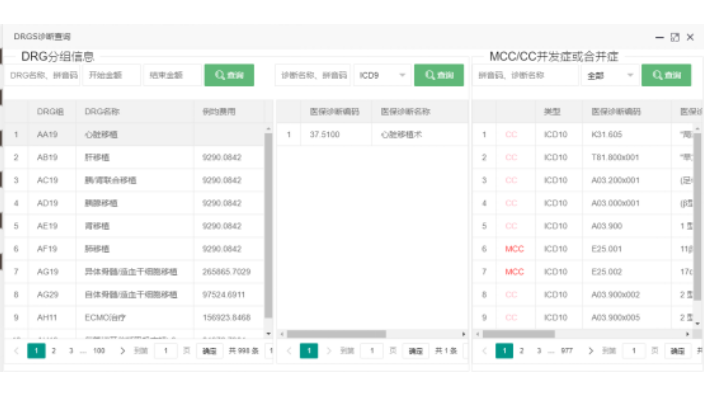 廣東醫(yī)院DRG醫(yī)保付費系統(tǒng)
廣東醫(yī)院DRG醫(yī)保付費系統(tǒng)醫(yī)保drg是醫(yī)保疾病診斷相關(guān)分組方案的英文縮寫,簡單的理解就是將一個病例進行分組,分組后能夠更方便管理。我國醫(yī)療保險覆蓋面非常大,繳納醫(yī)保的人數(shù)眾多,為了加強醫(yī)保管理,從而就推出了醫(yī)保drg。1、 醫(yī)保drg實際上就是將病歷組合進行分組,然后可以將患病的患者進行分組分類,分成多組后,再每一組進行醫(yī)療并且管理。2、 因為會根據(jù)病例,患者的年齡并發(fā)癥醫(yī)療方式來進行分組,所以每一組的患者患病的情況基本上都是一致的,這樣能夠更好的管理,也能更快的為患者提供醫(yī)療方案。DRG組支付標準等于DRG組的相對權(quán)重乘以費率得到。廣東醫(yī)院DRG醫(yī)保付費系統(tǒng)DRG分類補償如何發(fā)展?一些DRG分類補償不足的疾病變得就醫(yī)...
2022-10-27 -
 數(shù)字化醫(yī)院CC目錄診斷列表系統(tǒng)大概多少錢
數(shù)字化醫(yī)院CC目錄診斷列表系統(tǒng)大概多少錢疾病診斷相關(guān)分組(Diagnosis Related Groups, DRG),是用于衡量醫(yī)療服務(wù)質(zhì)量效率以及進行醫(yī)保支付的一個重要工具。DRG實質(zhì)上是一種病例組合分類方案,即根據(jù)年齡、疾病診斷、合并癥、并發(fā)癥、醫(yī)療方式、病癥嚴重程度及轉(zhuǎn)歸和資源消耗等因素,將患者分入若干診斷組進行管理的體系。疾病診斷相關(guān)組-預(yù)付費(DRG-PPS)是對各疾病診斷相關(guān)組制定支付標準,預(yù)付醫(yī)療費用的付費方式。在 DRG 付費方式下,依診斷的不同、醫(yī)療手段的不同和病人特征的不同,每個病例會對應(yīng)進入不同的診斷相關(guān)組。在此基礎(chǔ)上,保險機構(gòu)不再是按照病人在院的實際費用(即按服務(wù)項目)支付給醫(yī)療機構(gòu),而是按照病例所進入的診...
2022-10-25 -
 河南智慧醫(yī)院合并癥目錄診斷列表系統(tǒng)
河南智慧醫(yī)院合并癥目錄診斷列表系統(tǒng)通過優(yōu)化全院病組結(jié)構(gòu)、進行重點病組梳理之后,醫(yī)院可以了解全院及專科疾病譜,調(diào)整專科病組結(jié)構(gòu),同時可對專科進行定位,對標同級同類專科,進而找出差距。此外,使用DRG相關(guān)指標,包括DRG組數(shù)、CMI、總權(quán)重、時間消耗指數(shù)、費用消耗指數(shù)和低風(fēng)險死亡率,可以對臨床重點專科的住院服務(wù)績效進行評價,助力專科建立提升醫(yī)療質(zhì)量的措施。目前DRG已應(yīng)用于資源配置、費用管控、學(xué)科建設(shè)、質(zhì)量管理等領(lǐng)域,應(yīng)用DRG優(yōu)化病組結(jié)構(gòu)也是適應(yīng)醫(yī)保支付變革形勢下醫(yī)院增益的方向趨勢。用好DRG管理、控費工具,明確學(xué)科優(yōu)勢,調(diào)整病組結(jié)構(gòu),利于醫(yī)院保持自身發(fā)展中心競爭力。通過科學(xué)研究、人才培養(yǎng)和基地建設(shè),加快學(xué)科協(xié)同發(fā)展。萊文DRG...
2022-10-25 -
 醫(yī)院DRG醫(yī)保付費系統(tǒng)特點
醫(yī)院DRG醫(yī)保付費系統(tǒng)特點在實施的過程中,許多國家發(fā)現(xiàn)了DRG進一步的優(yōu)點:有效的降低了醫(yī)療保險機構(gòu)的管理難度和費用;有利于宏觀預(yù)測和控制醫(yī)療費用;為醫(yī)療質(zhì)量的評估提供了一個科學(xué)的、可相互比較的分類方法。歸納起來如下:(1)它是一種病人分類的方案。作為一種病例組合方法,DRG的中心思想是將具有某一方面相同特征的病例歸為一組,以方便管理。(2)DRG分類的基礎(chǔ)是病人的診斷。在此基礎(chǔ)上考慮患者的年齡、手術(shù)與否、并發(fā)癥及合并癥等情況的影響。(3)它把醫(yī)院對病人的醫(yī)療和所發(fā)生的費用聯(lián)系起來,從而為付費標準的制定尤其是預(yù)付費的實施提供了基礎(chǔ)。DRG分組對于疾病主要診斷的選擇要求很高。醫(yī)院DRG醫(yī)保付費系統(tǒng)特點DRG是一個三支柱系...
2022-10-22 -
 智慧醫(yī)院DRG系統(tǒng)推薦
智慧醫(yī)院DRG系統(tǒng)推薦萊文醫(yī)保DRG分組及費用預(yù)警:醫(yī)院病歷首頁的填寫,對進入DRG是至關(guān)重要的。病歷首頁上涵蓋四類信息,即病人的個人信息、診斷信息、醫(yī)療信息、費用信息。根據(jù)病人的主要診斷,按組織解剖學(xué)分為26個主要診斷大類,如神經(jīng)系統(tǒng)、消化系統(tǒng)、呼吸系統(tǒng)等。接下來,每個系統(tǒng)的疾病按照其醫(yī)療方式繼續(xù)分組,比如神經(jīng)系統(tǒng)的疾病若進行手術(shù)醫(yī)療,則被分到外科組,若以取栓、溶栓等方式醫(yī)療,就會分到內(nèi)科組。較后,還要考慮到病人的年齡、并發(fā)癥等因素繼續(xù)分組,比如同樣都是急性闌尾炎,28歲的年輕人和88歲多種慢病纏身的老年人,住院時間、住院費用以及未來疾病的轉(zhuǎn)歸都會有很大的不同。DRG系統(tǒng)有助于促進醫(yī)院和醫(yī)保的協(xié)同:在我國人口老年...
2022-10-21 -
 江蘇數(shù)字化醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)
江蘇數(shù)字化醫(yī)院DRG分組統(tǒng)計分析系統(tǒng)醫(yī)保drg指的是按照疾病診斷進行分組,將住院病人按照患病的類型、病情的嚴重程度、醫(yī)療方法、個人特征、合并癥、并發(fā)癥等因素進行評定,并且以組為單位打包確定價格、收費以及醫(yī)保支付的標準。醫(yī)保drg的推出可以讓患者清楚了解自己的診斷花費,也可以減少醫(yī)療資源的浪費。醫(yī)保drg是醫(yī)保支付方式的一個重大變革,已經(jīng)在試點城市實行后續(xù)將在全國全方面推廣。此前傳統(tǒng)的醫(yī)保支付方式是:只要在醫(yī)保范圍內(nèi),在結(jié)算時醫(yī)保基金和患者按照規(guī)定的比例支付。而少數(shù)醫(yī)院為了盈利,會讓患者做一些不必要的檢查項目,這樣不僅導(dǎo)致患者以及醫(yī)保基金多花了錢,同時也造成了浪費。醫(yī)保drg的推行會將醫(yī)療標準化,根據(jù)國家規(guī)定將drg分成了618個...
2022-10-19 -
 安徽綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)
安徽綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)醫(yī)保應(yīng)開展基于DRGs-PPS的日常審核,它完全簡化以前醫(yī)保項目付費下的對醫(yī)保內(nèi)藥品與收費項目明細的審核,因為在DRG付費方式下病人使用的藥品、醫(yī)用耗材和檢查檢驗都成為診療服務(wù)的成本,而不是醫(yī)院獲得收益的手段。DRG智能審核主要是針對住院病例的整體審核,通過數(shù)據(jù)分析和智能編碼等方式,使用統(tǒng)計和逆運算對醫(yī)院病案進行監(jiān)控管理,杜絕醫(yī)院發(fā)生高編碼、分解住院、低標準入院等違規(guī)行為。對病例進行系統(tǒng)自動審核,對異常病例進行鉆取分析與人工審核,實現(xiàn)與醫(yī)療機構(gòu)的信息溝通,支持稽核管理。從整體而言,DRGs-PPS可以分為標準、結(jié)算及監(jiān)管三大體系。安徽綜合醫(yī)院MCC目錄診斷列表查詢系統(tǒng)DRG在院內(nèi)應(yīng)用的指標一般...
2022-10-15 -
 綜合醫(yī)院CC目錄診斷列表系統(tǒng)價格
綜合醫(yī)院CC目錄診斷列表系統(tǒng)價格DRG付費具體是指什么?DRG(Diagnosis Related Groups,按疾病診斷相關(guān)分組)是將患者患病情況進行綜合分析后納入不同的診斷組打包醫(yī)療,實現(xiàn)醫(yī)療流程的規(guī)范化以及醫(yī)療費用的可控。具體來說就是根據(jù)病人的年齡、性別、住院天數(shù)、臨床診斷、病癥、手術(shù)、疾病嚴重程度,合并癥與并發(fā)癥及轉(zhuǎn)歸等因素把病人分入診斷相關(guān)組,然后決定醫(yī)保支付。一句話概括就是:醫(yī)保支付方式從“按項目付費”轉(zhuǎn)變到“按病種付費”。PS:按項目付費:簡單地說就是按診療項目付費,如尿常規(guī)多少錢、血常規(guī)多少錢。按病種付費:是將一項疾病的診療費用打包、定價,以作為醫(yī)保支付的標準。醫(yī)保應(yīng)用 DRG 付費所期望達到的目標是實現(xiàn)醫(yī)...
2022-10-13 -
 萊文DRGs預(yù)分組查詢系統(tǒng)好用嗎
萊文DRGs預(yù)分組查詢系統(tǒng)好用嗎面對DRG收付費變革的“來勢洶洶”,醫(yī)院該怎么辦?建立科學(xué)績效評價管理:長期以來,醫(yī)院的績效管理處于較落后的狀態(tài),薪酬體系的設(shè)計受限于國家政策等原因,不能根據(jù)醫(yī)務(wù)工作者的實際勞務(wù)情況體現(xiàn)按勞分配、多勞多得的原則,且不同工作崗位的勞動強度、工作效率、技術(shù)風(fēng)險差異較大,傳統(tǒng)的績效制度很難起到正向、科學(xué)的激勵作用。因此醫(yī)院應(yīng)以DRG收付費變革為契機,變革內(nèi)部人事制度和分配激勵機制,建立以服務(wù)質(zhì)量及患者滿意度為中心的分配制度,通過構(gòu)建科學(xué)合理的DRGs績效評價體系,分別從科室能力評價(CMI、DRG數(shù)量、總權(quán)重數(shù))、科室效率評價(費用消耗指數(shù)、時間消耗指數(shù))、科室成本評價(DRG平均費用、DRG成本、...
2022-10-13